过敏反应(专业版)
过敏是机体免疫系统对一些环境无害物质进行攻击的超敏反应,如对花粉、动物皮屑和霉菌等过敏。常见如鼻痒流涕、皮肤红肿和瘙痒等,就属于过敏。
其他名称:过敏症;I型变态反应;超敏反应
英文名称:Allergic Response,Allergies,Allergic Reaction,Hypersensitivity
医学上,过敏归类为I型变态反应(又称速发型变态反应),可分为:
2.过敏反应的产生经过如下阶段:
综合治疗选项可包括如下:
调整饮食和生活方式
营养与草本综合干预
以下是基于循证医学和循证营养学有关文献综合的结果。
有助于防控过敏症的营养和草本补充剂,主要包括如下:
1.维生素D:
近年来,人们对维生素D在免疫系统中的作用越来越感兴趣,尤其是在过敏性疾病中。众所周知,维生素D受体存在于人体的多个组织和细胞中,包括单核细胞、T淋巴细胞和树突状细胞,它们在识别抗原方面很重要;维生素D还具有多种细胞因子调节作用,可以减少Th1和Th2细胞的增殖,并降低白细胞介素和干扰素的产生1。这种维生素也被证明在气道重塑中发挥作用,这可能对理解和治疗哮喘很重要2。分子研究也提供证据表明,维生素D可以调节炎症反应,增强抗菌肽活性,促进皮肤渗透性屏障的完整性1。
流行病学研究表明,维生素D缺乏与哮喘和过敏症状的发病率增加3-5、儿童和成人对食物和环境过敏原的IgE反应增加6,以及特应性皮炎的严重程度有关7。同样,研究发现,哮喘控制良好的儿童的维生素D水平高于对照组8,而患有慢性荨麻疹的成年人的维生素D水平低于对照组9。一项涉及45名特应性皮炎患者的随机对照试验为补充维生素D和E对临床表现的有益作用提供了证据。维生素D和维生素E治疗组的症状评分显著改善与更有利的症状评分相关10。
关于维生素D在预防哮喘和特应性疾病中的作用,研究表明,女性在怀孕期间摄入大量维生素D可以降低其孩子患哮喘11或在5岁时患鼻炎12的风险。无论维生素D摄入多少,不同人群都存在这种相关性。一项前瞻性随访研究显示了相互矛盾的结果。
最近的一项纵向研究表明,维生素D可以预测未来几年的哮喘或特应性。这项研究涉及689名未经哮喘或特应性选择的儿童,他们在6岁时接受了检查,在14岁时再次接受了检查。研究表明,在男性儿童中,维生素D水平不足是导致发生特应性、支气管高反应性和哮喘的危险因素。更重要的是,6岁时的维生素D水平可预测14岁时的特应性/哮喘相关表型13。
尽管过去十年的许多流行病学研究已经清楚地确定了维生素D水平与哮喘和/或特应性疾病之间的联系,但这些研究存在局限性,无法确定因果关系。目前正在进行一项临床试验,研究母亲每天补充4000IU的维生素D是否可以降低其后代在出生前三年的哮喘发病率。这项试验将为维生素D在预防过敏中的作用提供更有力的证据14。
2.维生素E:
维生素E是一种脂溶性维生素,具有自由基清除剂的作用。它保护细胞膜,防止对膜相关酶的损伤。研究表明,维生素E抑制中性粒细胞的激活,而中性粒细胞会导致哮喘的呼吸道炎症15。研究还表明,维生素E可以影响并阻止培养中肥大细胞的增殖16,17,表明维生素E在调节过敏、动脉粥样硬化、癌症和肥大细胞发挥作用的其他疾病中发挥作用。
几项研究提供了维生素E摄入与哮喘或过敏性疾病之间关系的证据。一项日本前瞻性研究报告称,母亲在怀孕期间维生素E摄入量低与2岁以下儿童喘息的可能性增加有关18。一项苏格兰出生队列研究报告称:妊娠早期α-生育酚摄入量低与5岁儿童喘息和哮喘的风险增加有关19。一项病例对照研究报告称,儿童哮喘与低膳食维生素E摄入有关20,一项针对成人哮喘的10年前瞻性研究也报告了类似的发现21。在一项特应性皮炎的临床研究中,随机选择每天口服400IU维生素E 八个月的患者报告面部红斑(发红)和苔藓化(皮肤脱屑和增厚)有显著改善。据报道,湿疹病变也因瘙痒感下降而痊愈22。
动物模型表明,补充高剂量维生素E可降低脾脏淋巴细胞的增殖、IL-4、IL-5的产生和血清总IgE水平23。在一项随机对照试验中,在花粉热季节补充维生素E的季节性过敏性鼻炎患者的症状有所改善24。
3.维生素C:
维生素C(抗坏血酸)增加了许多免疫细胞的功能,包括T细胞、吞噬细胞(破坏致病生物体)和其他细胞;作为一种抗氧化剂,抗坏血酸可以保护细胞免受已知会导致组织损伤和疾病的活性氧的影响;维生素C具有抗组胺的特性,可以帮助缓解过敏症状,但证据仍然存在争议25。
早期研究表明,与安慰剂相比,摄入2g维生素C可在摄入1小时后改善肺功能26。另一项研究发现,在维生素C摄入量最低的人群中,支气管高反应性增加了5倍27。动物模型显示,高剂量补充维生素C可显著降低肺部炎症28。
4. 镁:
镁被身体中的每一个细胞利用,并参与能量代谢和蛋白质合成。镁参与体内至少350个酶促过程。动物模型的证据表明,镁在免疫反应中发挥作用,缺乏镁会导致炎症加剧29。
随机临床试验的结果表明,因严重、急性哮喘住院的儿童和成人从静脉注射硫酸镁中受益30-33。其中一项研究使用了更高剂量的硫酸镁(40mg/kg),并观察到肺功能的改善更快、更持久33。但是,一项随机研究没有发现静脉注射硫酸镁可以治疗中重度哮喘的证据34。
一项随机研究发现,在轻度至中度哮喘儿童中,服用200-290mg镁16周可显著减少支气管扩张剂的使用35。在一项涉及使用吸入氟替卡松治疗的中度持续性哮喘儿童的小型研究中,也发现了补充12周镁的类似有益效果36。最近,对患有轻度至中度哮喘的成人进行长期口服镁(170mg,每天两次,持续6.5个月)治疗,结果显示,支气管反应性的客观指标、哮喘控制和生活质量的主观指标均有改善37。
5.鱼油:
鱼油(EPA和DHA)具有抗炎和抗血栓(抗凝血)作用38,因为ω-3脂肪酸与花生四烯酸竞争,花生四烯酸被转化为促炎性的类二十烷酸39-41。研究表明,鱼油可以减少炎症细胞因子的产生,如白细胞介素-1、IL-2和肿瘤坏死因子,这些细胞因子都与过敏反应有关。此外,血液中较低水平的ω-3脂肪酸与老年营养不良受试者的迟发型皮肤超敏反应有关42。
在一项研究中,一种含有DHA和EPA的软膏对64名难治性皮肤炎患者产生了令人满意的效果43。一项对母体补充ω-3多不饱和脂肪酸(ω-3 PUFA)的系统综述发现,有证据表明,它们降低了儿童哮喘的患病率,但在哺乳期补充营养并不能预防哮喘或食物过敏44。在1002名怀孕的日本女性中,ω-6 PUFA的摄入显示出儿童患过敏性鼻炎的趋势45。
一般建议,为了获得最佳健康状态,ω-6与ω-3的比例应保持在4:1以下。
6.益生菌:
为了防止儿童过敏性疾病的发展,婴儿的免疫系统必须在出生后不久通过微生物接触从Th2型反应成熟为Th1型主导反应。与使用抗生素和常见传染病之前相比,随着抗菌剂在肥皂等日用消费品中的广泛使用,现代人与微生物的接触减少了。在被称为“卫生假说(Hygiene hypothesis)”的理论中,科学家们推测,消毒环境会导致肠道免疫系统缺乏微生物刺激,并导致过敏性疾病的增加46,47。事实上,研究表明,与过敏儿童相比,非过敏儿童的双歧杆菌和乳酸杆菌水平更高48。肠道微生物群中存在这些“无害”的益生菌似乎与预防过敏相对应。
根据世界卫生组织WHO的定义,益生菌是“活微生物,当作为食物的一部分给予足够的量时,通过在宿主体内产生肠道菌群,对健康产生有益影响。”49关于益生菌治疗或预防过敏性疾病的疗效,已经进行了许多随机试验、临床和实验研究以及荟萃分析。
随机对照试验表明,使用益生菌对过敏性鼻炎儿童具有显著的临床益处。热灭活或活的干酪乳杆菌降低了对室内尘螨敏感的儿童的鼻子和眼睛症状的频率和严重程度,并改善了他们的生活质量50,51。在患有季节性过敏性鼻炎的学龄前儿童中,干酪乳杆菌也被发现可以减少症状和发作次数,并减少使用缓解药物。然而,这种效果对哮喘没有统计学意义52。在口服克劳氏芽孢杆菌治疗花粉致敏过敏性鼻炎的儿童中也观察到了类似的积极作用53。
在免疫系统水平上检测益生菌作用的研究也显示出一些积极作用。添加格氏乳杆菌(L.gasseri)可显著降低季节性变态反应儿童的日本雪松花粉特异性血清IgE54。
在接受长双歧杆菌BB536补充剂的患者中也观察到了积极作用55。此外,BB536似乎能抑制Th-2细胞的吸引和激活,这表明它可以有效地减弱IgE介导的过敏反应56。在一项为期28周、雪松花粉过敏受试者的临床试验中,BB5360对肠道微生物群有良好的调节作用,减轻了过敏原的负担57。在一个实验模型中,BB536 DNA寡脱氧核苷酸使细胞因子谱偏向Th1,并抑制IgE水平,这两种水平都是过敏反应减轻的标志物和贡献者58。
在两项研究植物乳杆菌14(LP14)临床效果的随机对照试验中,服用LP14的组在摄入后嗜酸性粒细胞计数立即下降,Th1辅助性T细胞的百分比在六周后增加。LP14还强烈诱导Th1型细胞因子的基因表达,表明益生菌在治疗季节性过敏性疾病方面具有临床有效性59。
对13项关于益生菌治疗或预防特应性皮炎(AD)有效性的随机对照试验的回顾发现,无论IgE致敏与否,鼠李糖乳杆菌GG(LGG)等益生菌都能有效预防AD。在评估的一半试验中,益生菌还降低了AD的严重程度,尽管在炎症标记物中没有观察到显著变化60。一项研究表明,给予热灭活副干酪乳杆菌组的皮肤严重程度评分显著较低,而安慰剂组在研究期间使用的局部药物量几乎是对照组的两倍61。在接受补充益生菌混合物治疗的中重度AD学龄前儿童中。也观察到了类似的阳性结果;益生菌组外周血中CD淋巴细胞亚群的绝对计数和百分比也有所下降62。
另一方面,一项随机试验表明,LGG的产前治疗不足以预防婴儿出生第一年的湿疹63。
在预防过敏方面,一项对六项研究的荟萃分析报告称,使用含有鼠李糖乳杆菌的补充剂对过敏高危婴儿有显著益处。最近的一项研究表明64,与未补充LGG的婴儿相比,服用添加LGG的部分水解婴儿食品的疑似牛奶过敏婴儿在6个月和12个月时对牛奶蛋白产生耐受性的可能性更高。此外,所有获得耐受性的婴儿的皮肤贴剂试验反应均为阴性。
据报道,过敏性鼻炎和IgE致敏的特应性湿疹患者的临床症状有所改善,但益生菌治疗哮喘疗效的研究仍不一致。可能的原因包括研究设计、使用的菌株类型和益生菌补充的持续时间的差异,这限制了结果的可比性65。
在两项小型研究中,来自酿酒酵母)的专用干酵母发酵物(干酵母Epicor已被证明可以减少季节性过敏。在一项研究中,25名健康参与者在过敏季节连续五周每天服用Epicor或安慰剂。安慰剂组的季节性过敏频率增加,但Epicor组没有。有趣的是,在参与者停止服用Epicor后的1-2周内,过敏症状又复发了66。在一项更大规模的研究中,对96名有季节性过敏史的健康受试者进行了每日500mg Epicor或安慰剂剂量的比较。Epicor组受试者的鼻塞和流鼻涕症状较轻,使用的过敏药物也比服用安慰剂的受试者少67。
过敏在一定程度上是由一种名为免疫球蛋白E(IgE)的免疫信号蛋白介导的。如果免疫系统对刺激产生过多的IgE,可能会引发过敏反应。一项临床前筛选研究显示,一种名为L-92的嗜酸乳杆菌菌株可以减少用致敏物质攻击的小鼠产生IgE68。基于这些有趣的结果,对嗜酸乳杆菌L-92进行了三项临床试验。首先,在两个过敏季节给受试者服用L-92。在第一个季节,剂量为500亿CFU,每天两次,持续六周,在第二个季节,每周一次,剂量为200亿CFU。第一季有23人参加,第二季有20人参加。在第一季中,L-92将与过敏相关的眼部疼痛减少了31%。在第二项研究中,观察到接受L-92治疗的受试者的总体过敏相关痛苦在统计学上显著减少69。在第二次研究中,49名过敏性鼻炎参与者在八周内每天服用300亿CFU的L-92或安慰剂。L-92组在第8周时鼻粘膜肿胀减少了24%。此外,在第八周,与安慰剂相比,L-92组的鼻腔症状评分下降了19%70。
7. 槲皮素:
槲皮素是在红酒、绿茶和苹果等多种食物中发现的最常见的黄酮类化合物之一,已被研究其减少过敏症状的能力。它已被证明可以抑制白三烯、肥大细胞和组胺的释放71,这使它成为抗过敏治疗的良好候选药物。证据还表明,槲皮素可减弱免疫细胞对抗原识别的炎症反应72。
在花生过敏的动物模型中,槲皮素在激发后完全阻止了花生诱导的过敏反应。槲皮素处理的大鼠的组胺水平显著低于阳性对照组73。在用卵清蛋白致敏的豚鼠中,相对低剂量的槲皮素减少了气道的过度活跃,并导致显著的支气管扩张74。槲皮素微乳液处理在类似设计的小鼠模型中表现出抗炎特性75。
使用含有槲皮素和苦艾的鼻喷雾剂治疗鼻腔过敏患者,其鼻症状得到迅速而显著的缓解,其效果与抗组胺制剂相当76。在花粉过敏患者的两项独立随机对照研究中,服用100mg槲皮素相关化合物8周,与安慰剂组相比,鼻症状明显减轻77,78。
8. 蜂斗菜(款冬):
款冬(Petasites hybridus)已知能抑制血浆组胺、白三烯和肥大细胞对过敏原的启动79,80。传统中医已使用款冬治疗哮喘、偏头痛应激和胃溃疡81。从该植物中提取的药理化合物蜂斗菜素(Petasin,Ze 339)已商业化,并在瑞士被批准为治疗季节性过敏性鼻炎的抗过敏药物。
一项随机对照研究发现,与安慰剂相比,Ze 339在改善哮喘评分方面有效82。其他研究发现,Ze 339的效果与西替利嗪83和非索非那定(抗组胺药)相当84,85。一项对六项随机对照试验的系统综述发现,款冬提取物作为一种非镇静抗组胺药,对间歇性过敏性鼻炎也有效86。Ze 339减少了哮喘动物肺部的过敏性气道炎症,并抑制了Th2细胞因子、白细胞介素和RANTES(活化调节、正常T细胞表达和分泌)的产生,这有助于炎症反应过程中白细胞的浸润87。
日本款冬(Petasites japonicus)提取物含有一系列类似于蜂斗菜的活性化合物,在哮喘动物模型中抑制嗜酸性粒细胞浸润并减少粘液分泌。在细胞培养研究中,该提取物抑制了由屋尘螨引发的白细胞介素的释放,表明款冬可以抑制气道炎症的发病机制88。
9.荨麻:
荨麻之所以被称为“刺荨麻(Stinging nettle)”,是因为它的叶子、花、种子和根含有不同的化学物质,如组胺、甲酸、乙酸和其他刺激物,接触后会引起轻微疼痛、瘙痒或麻木89。
历史上,刺荨麻曾被用于治疗过敏性鼻炎,但很少进行临床研究。在一项针对69名过敏性鼻炎患者的公开试验中,58%的服用600mg冷冻干燥荨麻叶的受试者报告鼻结膜炎症状有所缓解,48%的人发现它比非处方药更有效90。长期使用刺荨麻提取物IDS 30,被证明具有抗炎作用,并在动物模型中可有效预防慢性结肠炎91。
生物测定实验的数据显示,荨麻提取物中的生物活性成分抑制组胺受体,抑制参与释放引起过敏症状的细胞因子和趋化因子的酶,并减少过敏特异性前列腺素的产生。这些结果首次提供了对荨麻提取物在减少过敏和其他炎症反应中作用的机制理解92。
10.螺旋藻:
螺旋藻是多种微量营养素和植物营养素的来源;按重量计算,它也是非动物蛋白质的良好来源。研究表明,当螺旋藻作为食物或补充剂食用时,它对人类和动物都有许多有利的生物作用93。此外,美国药典(USP)最近将螺旋藻的安全评级定为“A级”,这意味着数据支持人们对螺旋藻作为膳食补充剂的安全性有很高的信心94。
几项试验已经检验了螺旋藻在调节过敏反应生物学中的作用。Mao等人显示95,螺旋藻以每天2000mg的剂量给药,可通过抑制IL-4信号传导,使过敏性鼻炎患者的T细胞特征从Th2转移。在分析他们的结果后,科学家们表示“这项……人类喂养研究……证明了螺旋藻对过敏性鼻炎的保护作用。”
在一项类似设计的临床试验中,Cingi及其同事证实了上述Mao的发现96,表明“与安慰剂相比,食用螺旋藻显著改善了过敏性鼻炎患者的症状和身体状况,包括鼻腔分泌物、打喷嚏、鼻塞和瘙痒。”
为了更好地探索螺旋藻减缓过敏反应的机制97,在过敏性鼻炎小鼠模型中研究了其生物学效应。他们发现,螺旋藻降低了IgE水平,相应地,减轻了鼻肥大细胞的脱颗粒,从而抑制了血清中的组胺水平。Remirez等人98也报告了非常相似的发现。
11. 脱氢表雄酮(DHEA):
已知DHEA及其代谢产物天然存在于人类体内,并在整个人类生理中发挥一系列作用。DHEA已经在许多背景下进行了研究,正是从这些研究中认识到DHEA具有相当大的免疫调节作用。
就其免疫特性而言,DHEA已被证明可以促进Th1和Th2细胞因子之间的平衡,并对抗炎症反应99,100。因此,研究人员在临床试验中检验了DHEA对过敏反应的影响。
在一次试验中,从哮喘患者身上提取免疫细胞,并在有或没有DHEA的情况下进行培养。当包括DHEA时,这些免疫细胞产生的炎性细胞因子和其他过敏介质较少,这使研究人员得出结论,“DHEA可能是治疗哮喘的有用方法。”101另一组表明,雾化(吸入)硫酸DHEA(DHEA-s;DHEA的主要代谢产物)改善了哮喘患者的症状102。
一些证据支持DHEA在特应性个体中的抗炎作用100,但DHEA水平随着年龄的增长而下降。补充DHEA可以使血液中的DHEA-s水平恢复到年轻时的水平。了解更多相关内容,可参考本网站专文:DHEA与抗衰老 >>
更多内容可点击其个性化营养与草本综合干预方案:
以及参考本网如下专文了解更多相关内容:
医疗干预
一般措施包括如下:
参考文献:
1. Searing DA et al. Vitamin D in atopic dermatitis, asthma and allergic diseases. Immunol Allergy Clin North Am. 2010 Aug;30(3):397-409.
2. Clifford RL et al. Vitamin D-a new treatment for airway remodelling in asthma?. Br J Pharmacol 2009;158:1426–1428.
3. Weiss ST, Litonjua AA. Childhood asthma is a fat-soluble vitamin deficiency disease. ClinExp Allergy 2008;38:385–387.
4. Litonjua AA. Childhood asthma may be a consequence of vitamin D deficiency. CurrOpin Allergy ClinImmunol 2009;9:202–207.
5. Freishtat RJ et al. High prevalence of vitamin d deficiency among inner-city African American youth with asthma in Washington, DC. J Pediatr 2010;156:948– 952.
6. Sharief S et al. Vitamin D levels and food and environmental allergies in the United States: results from the National Health and Nutrition Examination Survey 2005–2006. J Allergy ClinImmunol 2011;127:1195–1202.
7. Peroni DG et al. Correlation between serum 25-hydroxyvitamin D levels and severity of atopic dermatitis in children. Br J Dermatol 2011;164:1078–1082.
8. Chinellato I et al. Vitamin D serum levels and markers of asthma control in Italian children. J Pediatr 2011;158:437–441.
9. Thorp WA et al. Reduced vitamin D levels in adult subjects with chronic urticaria. J Allergy ClinImmunol 2010;126:413.
10. Javanbakht MH et al. Randomized controlled trial using vitamins E and D supplementation in atopic dermatitis. J Dermatolog Treat. 2011 Jun;22(3):144-50.
11. Camargo CA et al. Maternal intake of vitamin D during pregnancy and risk of recurrent wheeze in children at 3 y of age. Am J ClinNutr 2007;85:788–795
12. Erkkola M et al. Maternal vitamin D intake during pregnancy is inversely associated with asthma and allergic rhinitis in 5-year-old children. ClinExp Allergy 2009;39:875–882.
13. Hollams EM et al. Vitamin D and atopy and asthma phenotypes in children: a longitudinal cohort study. EurRespir J. 2011 Dec;38(6):1320-7. Epub 2011 May 12.
14. Weiss ST. Randomized trial: maternal vitamin D supplementation to prevent childhood asthma (VDAART). ClinicalTrials.gov: NCT00920621. Last updated 3/13/2018.
15. Centanni S et al. The potential role of tocopherol in asthma and allergies: modification of the leukotriene pathway. Biodrugs . 2001;15(2):81–6.
16. Zingg JM. Vitamin E and mast cells. VitamHorm 2007;76:393-418.
17. Kempna P et al. Inhibition of HMC-1 mast cell proliferation by vitamin E: involvement of the protein kinase B pathway. J BiolChem 2004;279:50700-9.
18. Miyake Y et al. Consumption of vegetables, fruit, and antioxidants during pregnancy and wheeze and eczema in infants. Allergy. 2010 Jun 1;65(6):758-65.
19. Devereux G et al. Reduced maternal vitamin E intake during pregnancy is associated with asthma in 5-year-old children. Am J RespirCrit Care Med. 2006;174;499-507.
20. Hijazi N et al. Diet and childhood asthma in a society in transition: A study in urban and rural Saudi Arabia . Thorax . 2000 Sep;55(9):775–9.
21. Troisi RJ et al. A prospective study of diet and adult-onset asthma. Am J RespirCrit Care Med. 1995;151:1401-1408.
22. Tsoureli-Nikita E et al. Evaluation of dietary intake of vitamin E in the treatment of atopic dermatitis: a study of the clinical course and evaluation of the immunoglobulin E serum levels. Int J Dermatol. 2002 Mar;41(3):146-50.
23. Zheng K et al. Effect of dietary vitamin E supplementation on murine nasal allergy. Am. J. Med. Sci. 1999. 318, 49–54.
24. Shahar et al. Effect of vitamin E supplementation on the regular treatment of seasonal allergic rhinitis. Ann. Allergy Asthma Immunol. 2004 Jun;92(6):654-8.
25. Johnston CS et al. Vitamin C depletion is associated with alterations in blood histamine and plasma free carnitine in adults. J Am CollNutr . 1996 Dec;15(6):586–91.
26. Bucca C et al. Effect of vitamin C on histamine bronchial responsiveness of patients with allergic rhinitis. Ann Allergy . 1990 Oct; 65(4):311–4.
27. Soutar A et al. Bronchial reactivity and dietary antioxidants. Thorax . 1997 Feb;52(2):166–70.
28. Chang HH et al. High dose vitamin C supplementation increases the Th1/Th2 cytokine secretion ratio, but decreases eosinophilic infiltration in bronchoalveolar lavage fluid of ovalbumin-sensitized and challenged mice. J Agric Food Chem. 2009 Nov 11;57(21):10471-6.
29. Laires MJ et al. Exercise, magnesium and immune function. Magnes Res. 2008 Jun;21(2):92-6.
30. Ciarallo L et al. Intravenous magnesium therapy for moderate to severe pediatric asthma: results of a randomized, placebo-controlled trial. J Pediatr. 1996;129(6):809–14.
31. Devi PR et al. Intravenous magnesium sulfate in acute severe asthma not responding to conventional therapy. Indian Pediatr. 1997;34(5):389–97.
32. Gürkan F et al. Intravenous magnesium sulphate in the management of moderate to severe acute asthmatic children nonresponding to conventional therapy. Eur J Emerg Med. 1999;6(3):201–5.
33. Ciarallo L et al. Higher-dose intravenous magnesium therapy for children with moderate to severe acute asthma. Arch PediatrAdolesc Med. 2000 Oct;154(10):979-83.
34. Scarfone RJ et al. A randomized trial of magnesium in the emergency department treatment of children with asthma. Ann Emerg Med. 2000;36(6):572–8.
35. Bede O et al. Urinary magnesium excretion in asthmatic children receiving magnesium supplementation: a randomized, placebo-controlled, double-blind study. Magnes Res. 2003 Dec;16(4):262-70.
36. Gontijo-Amaral C et al. Oral magnesium supplementation in asthmatic children: a double-blind randomized placebo-controlled trial. Eur J ClinNutr. 2007 Jan;61(1):54-60.
37. Kazaks AG et al. Effect of oral magnesium supplementation on measures of airway resistance and subjective assessment of asthma control and quality of life in men and women with mild to moderate asthma: a randomized placebo controlled trial. J Asthma. 2010 Feb;47(1):83-92.
38. Calder PC. Polyunsaturated fatty acids and inflammation. BiochemSoc Trans. 2005 Apr; (pt 2): 423–7.
39. Leaf A. On the reanalysis of the GISSI-Prevenzione. Circulation . 2002;105:1874 – 1875.
40. Connor WE. N-3 Fatty acids from fish and fish oil: panacea or nostrum? Am J ClinNutr. 2001;74:415 – 6.
41. Calder PC. N-3 polyunsaturated fatty acids, inflammation and immunity: pouring oil on troubled waters or another fishy tale? Nutr Res. 2001;21:309–41.
42. CederholmTE et al. Low levels of essential fatty acids are related to impaired delayed skin hypersensitivity in malnourished chronically ill elderly people. Eur J Clin Invest. 1994 Sep;24(9):615-20.
43. Watanabe T et al. The effect of a newly developed ointment containing eicosapentaenoic and docosahexaenioc acid in the treatment of atopic dermatitis. J Med Invest. 1999 Aug;46(3–4):173–7.
44. Klemens CM et al. The effect of perinatal omega-3 fatty acid supplementation on inflammatory markers and allergic diseases: a systematic review. BJOG. 2011 Jul;118(8):916-25.
45. Miyake Y et al. Fish and fat intake and prevalence of allergic rhinitis in Japanese females: the Osaka Maternal and Child Health Study. J Am CollNutr. 2007 Jun;26(3):279-87.
46. Penders J et al. The role of the intestinal microbiota in the development of atopic disorders. Allergy. 2007 Nov;62(11):1223-36.
47. Pan SJ et al. Probiotics and allergy in children--an update review. Pediatr Allergy Immunol. 2010 Jun;21(4 Pt 2):e659-66.
48. Kalliomaki M et al. Distinct patterns of neonatal gut microflora in infants in whom atopy was and was not developing. J Allergy ClinImmunol 2001;107:129–34.
49. Food and Agriculture Organization, World Health Organization (FAO/WHO). Report of Joint FAO/WHO expert consultation on evaluation of health and nutritional properties of probiotics in food including powder milk with live lactic acid bacteria. FAO/WHO Report no. 10-1-2001.WHOINT; Córdoba,Argentina.
50. Wang MF et al. Treatment of perennial allergic rhinitis with lactic acid bacteria. Pediatr Allergy Immunol 2004: 15: 152–8.
51. Peng GC et al. The efficacy and safety of heat-killed Lactobacillus paracasei for treatment of perennial allergic rhinitis induced by house-dust mite. Pediatr Allergy Immunol. 2005 Aug;16(5):433-8.
52. Giovannini M et al. A randomized prospective double blind controlled trial on effects of long-term consumption of fermented milk containing Lactobacillus casei in pre-school children with allergic asthma and/or rhinitis. Pediatr Res. 2007 Aug;62(2):215-20.
53. Ciprandi G et al. Bacillus clausii effects in children with allergic rhinitis. Allergy. 2005 May;60(5):702-3.
54. Morita H et al. Preliminary human study for possible alteration of serum immunoglobulin E production in perennial allergic rhinitis with fermented milk prepared with Lactobacillus gasseri TMC0356. Microbiol Immunol. 2006;50(9):701-6.
55. Xiao JZ et al. Probiotics in the treatment of Japanese cedar pollinosis: a double-blind placebo-controlled trial. ClinExp Allergy. 2006 Nov;36(11):1425-35.
56. Iwabuchi N et al. Suppressive effects of Bifidobacterium longum on the production of Th2-attracting chemokines induced with T cell-antigen-presenting cell interactions. FEMS Immunol Med Microbiol. 2009 Apr;55(3):324-34.
57. Odamaki T et al. Influence of BifidobacteriumlongumBB536 intake on faecalmicrobiota in individuals with Japanese cedar pollinosis during the pollen season. J Med Microbiol. 2007 Oct;56(Pt 10):1301-8.
58. Takahashi N et al. Oral administration of an immunostimulatory DNA sequence from Bifidobacterium longum improves Th1/Th2 balance in a murine model. Biosci Biotechnol Biochem. 2006 Aug;70(8):2013-7.
59. Nagata Y et al. Improvements in seasonal allergic disease with Lactobacillus plantarum No. 14. Biosci Biotechnol Biochem. 2010;74(9):1869-77.
60. Betsi GI. Probiotics for the treatment or prevention of atopic dermatitis: a review of the evidence from randomized controlled trials. Am J Clin Dermatol. 2008;9(2):93-103.
61. Moroi M et al. Beneficial effect of a diet containing heat-killed Lactobacillus paracasei K71 on adult type atopic dermatitis. J Dermatol. 2011 Feb;38(2):131-9.
62. Gerasimov SV et al. Probiotic supplement reduces atopic dermatitis in preschool children: a randomized, double-blind, placebo-controlled, clinical trial. Am J Clin Dermatol. 2010;11(5):351-61.
63. Boyle RJ et al. Lactobacillus GG treatment during pregnancy for the prevention of eczema: a randomized controlled trial.Allergy. 2011 Apr;66(4):509-16.
64. Berni Canani R, Nocerino R, Terrin G, et al. Effect of Lactobacillus GG on tolerance acquisition in infants with cow's milk allergy: A randomized trial. J Allergy Clin Immunol. 2011 Nov 10.
65. Ozdemir O. Various effects of different probiotic strains in allergic disorders: an update from laboratory and clinical data. Clin Exp Immunol. 2010 Jun;160(3):295-304.
66. Jensen GS et al. A double-blind placebo-controlled, randomized pilot study: consumption of a high-metabolite immunogen from yeast culture has beneficial effects on erythrocyte health and mucosal immune protection in healthy subjects. Open Nutr J. 2008;2:68–75.
67. Moyad MA et al. Immunogenic yeast-based fermentation product reduces allergic rhinitis-induced nasal congestion: a randomized, double-blind, placebo-controlled trial. Adv Ther. 2009 Aug;26(8):795-804.
68. Ishida Y et al. Decrease in ovalbumin specific IgE of mice serum after oral uptake of lactic acid bacteria. Biosci Biotechnol Biochem. 2003 May;67(5):951-7.
69. Ishida Y et al. Effect of milk fermented with Lactobacillus acidophilus strain L-92 on symptoms of Japanese cedar pollen allergy: a randomized placebo-controlled trial. Biosci Biotechnol Biochem. 2005 Sep;69(9):1652-60.
70. Ishida Y et al. Clinical effects of Lactobacillus acidophilus strain L-92 on perennial allergic rhinitis: a double-blind, placebo-controlled study. J Dairy Sci. 2005 Feb;88(2):527-33.
71. Chirumbolo S et al. Bimodal action of the flavonoid quercetin on basophil function: an investigation of the putative biochemical targets. ClinMol Allergy. 2010 Sep 17;8:13.
72. Huang RY et al. Immunosuppressive effect of quercetin on dendritic cell activation and function. J Immunol. 2010 Jun 15;184(12):6815-21. Epub 2010 May 17.
73. Shishehbor F et al. Quercetin effectively quells peanut-induced anaphylactic reactions in the peanut sensitized rats. Iran J Allergy Asthma Immunol. 2010 Mar;9(1):27-34.
74. Joskova M et al. Acute bronchodilator effect of quercetin in experimental allergic asthma. BratislLekListy. 2011;112(1):9-12.
75. Rogerio AP et al. Anti-inflammatory effect of quercetin-loaded microemulsion in the airways allergic inflammatory model in mice. Pharmacol Res. 2010 Apr;61(4):288-97.
76. Remberg P et al. clinical effect profile and tolerability of a nasal spray preparation for Artemisia abrotanum L for allergic rhinitis. Phytomedicine . 2004 Jan;11(1):36–42.
77. Kawai M et al. Effect of enzymatically modified isoquercitrin, a flavonoid, on symptoms of Japanese cedar pollinosis: a randomized double-blind placebo-controlled trial. Int Arch Allergy Immunol. 2009;149(4):359-68.
78. Hirano T et al. Preventative effect of a flavonoid, enzymatically modified isoquercitrin on ocular symptoms of Japanese cedar pollinosis. Allergol Int. 2009 Sep;58(3):373-82.
79. Thomet OA et al. Anti-inflammatory activity of an extract of Petasiteshybridus in allergic rhinitis. Int Immunopharmacol. 2002 Jun;2(7):997-1006.
80. Shimoda H et al. Anti type I allergic property of Japanese butterbur extract and its mast cell degranulation inhibitory ingredients. J Agric Food Chem 2006; 54:2915–2920.
81. Lee JS et al. Suppressive effect of Petasitesjaponicus extract on ovalbumin-induced airway inflammation in an asthmatic mouse model. J Ethnopharmacol. 2011 Jan 27;133(2):551-7. Epub 2010 Oct 26.
82. Schapowal A. Butterbur Ze 339 for the treatment of intermittent allergic rhinitis: dose-dependent efficacy in a prospective, randomized, double-blind, placebo-controlled study. Arch Otolaryngol Head Neck Surg 2004; 130: 1381–1386.
83. Schapowal A. Randomised controlled trial of butterbur and cetirizine for treating seasonal allergic rhinitis. BMJ 2002; 324:144–146.
84. Schapowal A. Treating intermittent allergic rhinitis: a prospective, randomized, placebo and antihistamine-controlled study of butterbur extract Ze 339. Phytother Res 2005; 19:530–537.
85. Lee DK et al. A placebo-controlled evaluation of butterbur and fexofenadine on objective and subjective outcomes in perennial allergic rhinitis. ClinExp Allergy 2004; 34:646–64.
Asthma Immunol. 2007 Dec;99(6):483-95.
87. Brattström A et al. Petasites extract Ze 339 (PET) inhibits allergen-induced Th2 responses, airway inflammation and airway hyperreactivity in mice. Phytother Res. 2010 May;24(5):680-5.
88. Lee JS et al. Suppressive effect of Petasites japonicas extract on ovalbumin-induced airway inflammation in an asthmatic mouse model. J Ethnopharmacol. 2011 Jan;133(2):551-7.
89. Anderson BE et al. Stinging nettle dermatitis. Am J Contact Dermat. 2003 Mar;14(1):44-6.
90. Mittman P. Randomized, double-blind study of freeze-dried Urticadioica in the treatment of allergic rhinitis. Planta Med. 1990 Feb;56(1):44-7.
91. Konrad A et al. Ameliorative effect of IDS 30, a stinging nettle leaf extract, on chronic colitis. Int J Colorectal Dis. 2005 Jan;20(1):9-17.
92. Roschek B Jr et al. Nettle extract (Urticadioica) affects key receptors and enzymes associated with allergic rhinitis. Phytother Res. 2009 Jul;23(7):920-6.
93. Deng R et al. Hypolipidemic, antioxidant, and antiinflammatory activities of microalgae Spirulina. CardiovascTher. 2010 Aug;28(4):e33-45.
94. Marles RJ et al. United States pharmacopeia safety evaluation of spirulina. Crit Rev Food SciNutr. 2011 Aug;51(7):593-604.
95. Mao TK et al. Effects of a Spirulina-based dietary supplement on cytokine production from allergic rhinitis patients. J Med Food. 2005 Spring;8(1):27-30.
96. Cingi C et al. The effects of spirulina on allergic rhinitis. Eur Arch Otorhinolaryngol. 2008 Oct;265(10):1219-23.
97. Chen LL et al. [Experimental study of spirulinaplatensis in treating allergic rhinitis in rats]. Zhong Nan Da Xue Xue Bao Yi Xue Ban. 2005 Feb;30(1):96-8.
98. Remirez D et al. Role of histamine in the inhibitory effects of phycocyanin in experimental models of allergic inflammatory response. Mediators Inflamm. 2002 Apr;11(2):81-5.
99. Dillon JS. Dehydroepiandrosterone, dehydroepiandrosterone sulfate and related steroids: their role in inflammatory, allergic and immunological disorders. Curr Drug Targets Inflamm Allergy. 2005 Jun;4(3):377-85.
100. Kasperska-Zajac AE et al. Dehydroepiandrosterone in therapy of allergic diseases. Recent Pat Inflamm Allergy Drug Discov. 2009 Nov;3(3):211-3.
101. Choi IS et al. Effects of dehydroepiandrosterone on Th2 cytokine production in peripheral blood mononuclear cells from asthmatics. Korean J Intern Med. 2008 Dec;23(4):176-81.
102. Wenzel SE et al. Nebulized dehydroepiandrosterone-3-sulfate improves asthma control in the moderate-to-severe asthma results of a 6-week, randomized, double-blind, placebo-controlled study. Allergy Asthma Proc. 2010 Nov-Dec;31(6):461-71.
美国梅奥诊所
www.mayoclinic.org
美国过敏、哮喘和免疫学会
http://www.aaaai.org
美国国立卫生研究院公众健康网
https://medlineplus.gov/
美国食品过敏研究和教育中心
http://www.foodallergy.org
加拿大过敏和哮喘信息协会
http://aaia.ca
免责声明和安全信息
英文名称:Allergic Response,Allergies,Allergic Reaction,Hypersensitivity
定义
过敏是机体免疫系统对一些环境无害物质进行攻击的超敏反应,如对花粉、动物皮屑和霉菌等过敏。常见如鼻痒流涕、皮肤红肿和瘙痒等,就属于过敏。医学上,过敏归类为I型变态反应(又称速发型变态反应),可分为:
- 过敏反应,机体对致敏原的异常反应而出现的过敏症状。
- 过敏性疾病,因过敏而引起特定器官和组织损伤症状,主要如:
- 皮肤过敏,如湿疹(特应性皮炎)、荨麻疹和血管性水肿(巨型荨麻疹)等。
- 呼吸道过敏,如过敏性鼻炎(花粉热或干草热)、过敏性哮喘等。
- 消化道过敏,即食物过敏,过敏性胃肠炎
- 严重过敏反应(过敏性休克),药物过敏如青霉素过敏、血清过敏和昆虫叮咬过敏等。
- 主要由IgE(免疫球蛋白)介导,发生快,而消退也快。
- 主要表现为生理功能紊乱,无严重组织损伤。
- 个体差异明显和存在遗传倾向等。
- 对抗组胺药物和减充血剂有良好反应。
病因
1.造成过敏的内外因素- 内因方面:
- 遗传易感性,或称“过敏体质”,患者免疫功能存在缺陷,对一些物质产生免疫抗体IgE和过敏。
- “卫生假说” (Hygiene Hypothesis):一些最新研究认为,童年期过量使用抗生素和讲究卫生而少有接触细菌和病毒等微生物可能会影响免疫平衡形成和发展,从而对以后的变应原产生过敏反应。
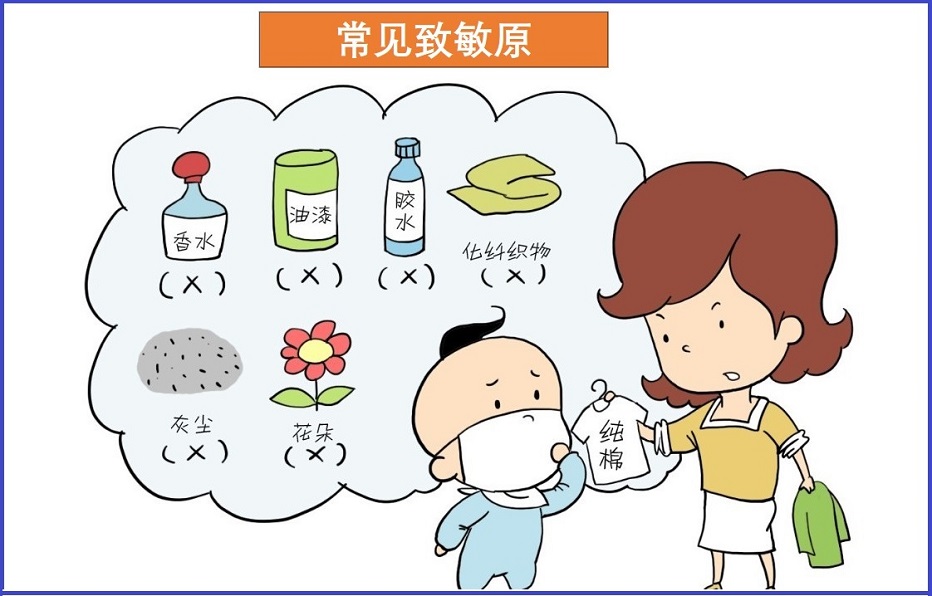
- 外因因素:变应原(或过敏原):凡进入机体能诱导产生特异性 IgE 类抗体,引起超敏反应的抗原称为变应原。常见变应原包括如下:
- 食物类,如牛奶、花生、坚果类、鸡蛋、鱼、虾和蟹等甲壳类动物
- 吸入物,如花粉、尘螨和霉菌等
- 昆虫叮咬,蜜蜂或黄蜂等
- 一些药物,特别是青霉素或有关抗生素
2.过敏反应的产生经过如下阶段:
- 致敏阶段:指变应原初次进入过敏体质患者体内,并刺激其产生特异性 IgE 类抗体。
- 激发阶段:指患者再次接触相同变应原而诱发产生过敏活性介质,如组胺、白三烯和前列腺素等。
- 效应阶段:指活性介质与效应器官上相应受体结合后,引起局部或全身病理变化的阶段,可导致2类过敏类型:
- 早期相反应,在数分钟发生,持续几个小时,主要由组胺引起。
- 晚期相反应,在4-8小时产生,持续数天,主要由白三烯和白细胞介素等引起。
风险因素
如果存在以下情况,可能更容易发生过敏反应:- 有家族哮喘或过敏史,如花粉症、荨麻疹或湿疹等
- 婴幼童
- 哮喘或其他过敏症状
症状
因过敏反应而产生的过敏性介质(包括组胺、白三烯和白细胞介素等)一起引起典型的“过敏症发作”,主要症状包括如下:- 在皮肤上,引起发痒、皮疹、肿胀和荨麻疹。
- 在鼻腔、眼中,引起流鼻涕、发痒,眼睛流泪、烧灼、瘙痒,甚至口腔和喉咙不适感等。
- 过敏性哮喘,肺中组胺和其他介质的释放引起支气管壁的肌肉收紧、发炎并产生过量粘液而引起喘息、呼吸困难和咳嗽等症状。
- 在消化系统中,组胺会引起呕吐、腹泻和胃痉挛等。
- 血压快速下降
- 严重的呼吸短促
- 脉搏快且微弱
- 头昏眼花
- 恶心和呕吐
- 皮疹
- 意识丧失
并发症
过敏可增加发生其他一些健康问题风险,包括:- 严重过敏反应,一些昆虫叮咬、药物和食物是引起严重过敏反应最常见的原因。
- 哮喘,在许多情况下,哮喘是由暴露于环境中的过敏原(过敏性哮喘)引发的。
- 鼻窦炎、耳部或肺部感染,如果患有花粉过敏,则患上这些疾病的风险更高。
疗法
缓解过敏症状,提高生活质量是治疗的主要目标。综合治疗选项可包括如下:
调整饮食和生活方式
- 健康均衡饮食,丰富蔬菜、水果等
- 经常参加运动锻炼,改善体质
- 学会和应用压力管理
营养与草本综合干预
以下是基于循证医学和循证营养学有关文献综合的结果。
有助于防控过敏症的营养和草本补充剂,主要包括如下:
1.维生素D:
近年来,人们对维生素D在免疫系统中的作用越来越感兴趣,尤其是在过敏性疾病中。众所周知,维生素D受体存在于人体的多个组织和细胞中,包括单核细胞、T淋巴细胞和树突状细胞,它们在识别抗原方面很重要;维生素D还具有多种细胞因子调节作用,可以减少Th1和Th2细胞的增殖,并降低白细胞介素和干扰素的产生1。这种维生素也被证明在气道重塑中发挥作用,这可能对理解和治疗哮喘很重要2。分子研究也提供证据表明,维生素D可以调节炎症反应,增强抗菌肽活性,促进皮肤渗透性屏障的完整性1。
流行病学研究表明,维生素D缺乏与哮喘和过敏症状的发病率增加3-5、儿童和成人对食物和环境过敏原的IgE反应增加6,以及特应性皮炎的严重程度有关7。同样,研究发现,哮喘控制良好的儿童的维生素D水平高于对照组8,而患有慢性荨麻疹的成年人的维生素D水平低于对照组9。一项涉及45名特应性皮炎患者的随机对照试验为补充维生素D和E对临床表现的有益作用提供了证据。维生素D和维生素E治疗组的症状评分显著改善与更有利的症状评分相关10。
关于维生素D在预防哮喘和特应性疾病中的作用,研究表明,女性在怀孕期间摄入大量维生素D可以降低其孩子患哮喘11或在5岁时患鼻炎12的风险。无论维生素D摄入多少,不同人群都存在这种相关性。一项前瞻性随访研究显示了相互矛盾的结果。
最近的一项纵向研究表明,维生素D可以预测未来几年的哮喘或特应性。这项研究涉及689名未经哮喘或特应性选择的儿童,他们在6岁时接受了检查,在14岁时再次接受了检查。研究表明,在男性儿童中,维生素D水平不足是导致发生特应性、支气管高反应性和哮喘的危险因素。更重要的是,6岁时的维生素D水平可预测14岁时的特应性/哮喘相关表型13。
尽管过去十年的许多流行病学研究已经清楚地确定了维生素D水平与哮喘和/或特应性疾病之间的联系,但这些研究存在局限性,无法确定因果关系。目前正在进行一项临床试验,研究母亲每天补充4000IU的维生素D是否可以降低其后代在出生前三年的哮喘发病率。这项试验将为维生素D在预防过敏中的作用提供更有力的证据14。
2.维生素E:
维生素E是一种脂溶性维生素,具有自由基清除剂的作用。它保护细胞膜,防止对膜相关酶的损伤。研究表明,维生素E抑制中性粒细胞的激活,而中性粒细胞会导致哮喘的呼吸道炎症15。研究还表明,维生素E可以影响并阻止培养中肥大细胞的增殖16,17,表明维生素E在调节过敏、动脉粥样硬化、癌症和肥大细胞发挥作用的其他疾病中发挥作用。
几项研究提供了维生素E摄入与哮喘或过敏性疾病之间关系的证据。一项日本前瞻性研究报告称,母亲在怀孕期间维生素E摄入量低与2岁以下儿童喘息的可能性增加有关18。一项苏格兰出生队列研究报告称:妊娠早期α-生育酚摄入量低与5岁儿童喘息和哮喘的风险增加有关19。一项病例对照研究报告称,儿童哮喘与低膳食维生素E摄入有关20,一项针对成人哮喘的10年前瞻性研究也报告了类似的发现21。在一项特应性皮炎的临床研究中,随机选择每天口服400IU维生素E 八个月的患者报告面部红斑(发红)和苔藓化(皮肤脱屑和增厚)有显著改善。据报道,湿疹病变也因瘙痒感下降而痊愈22。
动物模型表明,补充高剂量维生素E可降低脾脏淋巴细胞的增殖、IL-4、IL-5的产生和血清总IgE水平23。在一项随机对照试验中,在花粉热季节补充维生素E的季节性过敏性鼻炎患者的症状有所改善24。
3.维生素C:
维生素C(抗坏血酸)增加了许多免疫细胞的功能,包括T细胞、吞噬细胞(破坏致病生物体)和其他细胞;作为一种抗氧化剂,抗坏血酸可以保护细胞免受已知会导致组织损伤和疾病的活性氧的影响;维生素C具有抗组胺的特性,可以帮助缓解过敏症状,但证据仍然存在争议25。
早期研究表明,与安慰剂相比,摄入2g维生素C可在摄入1小时后改善肺功能26。另一项研究发现,在维生素C摄入量最低的人群中,支气管高反应性增加了5倍27。动物模型显示,高剂量补充维生素C可显著降低肺部炎症28。
4. 镁:
镁被身体中的每一个细胞利用,并参与能量代谢和蛋白质合成。镁参与体内至少350个酶促过程。动物模型的证据表明,镁在免疫反应中发挥作用,缺乏镁会导致炎症加剧29。
随机临床试验的结果表明,因严重、急性哮喘住院的儿童和成人从静脉注射硫酸镁中受益30-33。其中一项研究使用了更高剂量的硫酸镁(40mg/kg),并观察到肺功能的改善更快、更持久33。但是,一项随机研究没有发现静脉注射硫酸镁可以治疗中重度哮喘的证据34。
一项随机研究发现,在轻度至中度哮喘儿童中,服用200-290mg镁16周可显著减少支气管扩张剂的使用35。在一项涉及使用吸入氟替卡松治疗的中度持续性哮喘儿童的小型研究中,也发现了补充12周镁的类似有益效果36。最近,对患有轻度至中度哮喘的成人进行长期口服镁(170mg,每天两次,持续6.5个月)治疗,结果显示,支气管反应性的客观指标、哮喘控制和生活质量的主观指标均有改善37。
5.鱼油:
鱼油(EPA和DHA)具有抗炎和抗血栓(抗凝血)作用38,因为ω-3脂肪酸与花生四烯酸竞争,花生四烯酸被转化为促炎性的类二十烷酸39-41。研究表明,鱼油可以减少炎症细胞因子的产生,如白细胞介素-1、IL-2和肿瘤坏死因子,这些细胞因子都与过敏反应有关。此外,血液中较低水平的ω-3脂肪酸与老年营养不良受试者的迟发型皮肤超敏反应有关42。
在一项研究中,一种含有DHA和EPA的软膏对64名难治性皮肤炎患者产生了令人满意的效果43。一项对母体补充ω-3多不饱和脂肪酸(ω-3 PUFA)的系统综述发现,有证据表明,它们降低了儿童哮喘的患病率,但在哺乳期补充营养并不能预防哮喘或食物过敏44。在1002名怀孕的日本女性中,ω-6 PUFA的摄入显示出儿童患过敏性鼻炎的趋势45。
一般建议,为了获得最佳健康状态,ω-6与ω-3的比例应保持在4:1以下。
6.益生菌:
为了防止儿童过敏性疾病的发展,婴儿的免疫系统必须在出生后不久通过微生物接触从Th2型反应成熟为Th1型主导反应。与使用抗生素和常见传染病之前相比,随着抗菌剂在肥皂等日用消费品中的广泛使用,现代人与微生物的接触减少了。在被称为“卫生假说(Hygiene hypothesis)”的理论中,科学家们推测,消毒环境会导致肠道免疫系统缺乏微生物刺激,并导致过敏性疾病的增加46,47。事实上,研究表明,与过敏儿童相比,非过敏儿童的双歧杆菌和乳酸杆菌水平更高48。肠道微生物群中存在这些“无害”的益生菌似乎与预防过敏相对应。
根据世界卫生组织WHO的定义,益生菌是“活微生物,当作为食物的一部分给予足够的量时,通过在宿主体内产生肠道菌群,对健康产生有益影响。”49关于益生菌治疗或预防过敏性疾病的疗效,已经进行了许多随机试验、临床和实验研究以及荟萃分析。
随机对照试验表明,使用益生菌对过敏性鼻炎儿童具有显著的临床益处。热灭活或活的干酪乳杆菌降低了对室内尘螨敏感的儿童的鼻子和眼睛症状的频率和严重程度,并改善了他们的生活质量50,51。在患有季节性过敏性鼻炎的学龄前儿童中,干酪乳杆菌也被发现可以减少症状和发作次数,并减少使用缓解药物。然而,这种效果对哮喘没有统计学意义52。在口服克劳氏芽孢杆菌治疗花粉致敏过敏性鼻炎的儿童中也观察到了类似的积极作用53。
在免疫系统水平上检测益生菌作用的研究也显示出一些积极作用。添加格氏乳杆菌(L.gasseri)可显著降低季节性变态反应儿童的日本雪松花粉特异性血清IgE54。
在接受长双歧杆菌BB536补充剂的患者中也观察到了积极作用55。此外,BB536似乎能抑制Th-2细胞的吸引和激活,这表明它可以有效地减弱IgE介导的过敏反应56。在一项为期28周、雪松花粉过敏受试者的临床试验中,BB5360对肠道微生物群有良好的调节作用,减轻了过敏原的负担57。在一个实验模型中,BB536 DNA寡脱氧核苷酸使细胞因子谱偏向Th1,并抑制IgE水平,这两种水平都是过敏反应减轻的标志物和贡献者58。
在两项研究植物乳杆菌14(LP14)临床效果的随机对照试验中,服用LP14的组在摄入后嗜酸性粒细胞计数立即下降,Th1辅助性T细胞的百分比在六周后增加。LP14还强烈诱导Th1型细胞因子的基因表达,表明益生菌在治疗季节性过敏性疾病方面具有临床有效性59。
对13项关于益生菌治疗或预防特应性皮炎(AD)有效性的随机对照试验的回顾发现,无论IgE致敏与否,鼠李糖乳杆菌GG(LGG)等益生菌都能有效预防AD。在评估的一半试验中,益生菌还降低了AD的严重程度,尽管在炎症标记物中没有观察到显著变化60。一项研究表明,给予热灭活副干酪乳杆菌组的皮肤严重程度评分显著较低,而安慰剂组在研究期间使用的局部药物量几乎是对照组的两倍61。在接受补充益生菌混合物治疗的中重度AD学龄前儿童中。也观察到了类似的阳性结果;益生菌组外周血中CD淋巴细胞亚群的绝对计数和百分比也有所下降62。
另一方面,一项随机试验表明,LGG的产前治疗不足以预防婴儿出生第一年的湿疹63。
在预防过敏方面,一项对六项研究的荟萃分析报告称,使用含有鼠李糖乳杆菌的补充剂对过敏高危婴儿有显著益处。最近的一项研究表明64,与未补充LGG的婴儿相比,服用添加LGG的部分水解婴儿食品的疑似牛奶过敏婴儿在6个月和12个月时对牛奶蛋白产生耐受性的可能性更高。此外,所有获得耐受性的婴儿的皮肤贴剂试验反应均为阴性。
据报道,过敏性鼻炎和IgE致敏的特应性湿疹患者的临床症状有所改善,但益生菌治疗哮喘疗效的研究仍不一致。可能的原因包括研究设计、使用的菌株类型和益生菌补充的持续时间的差异,这限制了结果的可比性65。
在两项小型研究中,来自酿酒酵母)的专用干酵母发酵物(干酵母Epicor已被证明可以减少季节性过敏。在一项研究中,25名健康参与者在过敏季节连续五周每天服用Epicor或安慰剂。安慰剂组的季节性过敏频率增加,但Epicor组没有。有趣的是,在参与者停止服用Epicor后的1-2周内,过敏症状又复发了66。在一项更大规模的研究中,对96名有季节性过敏史的健康受试者进行了每日500mg Epicor或安慰剂剂量的比较。Epicor组受试者的鼻塞和流鼻涕症状较轻,使用的过敏药物也比服用安慰剂的受试者少67。
过敏在一定程度上是由一种名为免疫球蛋白E(IgE)的免疫信号蛋白介导的。如果免疫系统对刺激产生过多的IgE,可能会引发过敏反应。一项临床前筛选研究显示,一种名为L-92的嗜酸乳杆菌菌株可以减少用致敏物质攻击的小鼠产生IgE68。基于这些有趣的结果,对嗜酸乳杆菌L-92进行了三项临床试验。首先,在两个过敏季节给受试者服用L-92。在第一个季节,剂量为500亿CFU,每天两次,持续六周,在第二个季节,每周一次,剂量为200亿CFU。第一季有23人参加,第二季有20人参加。在第一季中,L-92将与过敏相关的眼部疼痛减少了31%。在第二项研究中,观察到接受L-92治疗的受试者的总体过敏相关痛苦在统计学上显著减少69。在第二次研究中,49名过敏性鼻炎参与者在八周内每天服用300亿CFU的L-92或安慰剂。L-92组在第8周时鼻粘膜肿胀减少了24%。此外,在第八周,与安慰剂相比,L-92组的鼻腔症状评分下降了19%70。
7. 槲皮素:
槲皮素是在红酒、绿茶和苹果等多种食物中发现的最常见的黄酮类化合物之一,已被研究其减少过敏症状的能力。它已被证明可以抑制白三烯、肥大细胞和组胺的释放71,这使它成为抗过敏治疗的良好候选药物。证据还表明,槲皮素可减弱免疫细胞对抗原识别的炎症反应72。
在花生过敏的动物模型中,槲皮素在激发后完全阻止了花生诱导的过敏反应。槲皮素处理的大鼠的组胺水平显著低于阳性对照组73。在用卵清蛋白致敏的豚鼠中,相对低剂量的槲皮素减少了气道的过度活跃,并导致显著的支气管扩张74。槲皮素微乳液处理在类似设计的小鼠模型中表现出抗炎特性75。
使用含有槲皮素和苦艾的鼻喷雾剂治疗鼻腔过敏患者,其鼻症状得到迅速而显著的缓解,其效果与抗组胺制剂相当76。在花粉过敏患者的两项独立随机对照研究中,服用100mg槲皮素相关化合物8周,与安慰剂组相比,鼻症状明显减轻77,78。
8. 蜂斗菜(款冬):
款冬(Petasites hybridus)已知能抑制血浆组胺、白三烯和肥大细胞对过敏原的启动79,80。传统中医已使用款冬治疗哮喘、偏头痛应激和胃溃疡81。从该植物中提取的药理化合物蜂斗菜素(Petasin,Ze 339)已商业化,并在瑞士被批准为治疗季节性过敏性鼻炎的抗过敏药物。
一项随机对照研究发现,与安慰剂相比,Ze 339在改善哮喘评分方面有效82。其他研究发现,Ze 339的效果与西替利嗪83和非索非那定(抗组胺药)相当84,85。一项对六项随机对照试验的系统综述发现,款冬提取物作为一种非镇静抗组胺药,对间歇性过敏性鼻炎也有效86。Ze 339减少了哮喘动物肺部的过敏性气道炎症,并抑制了Th2细胞因子、白细胞介素和RANTES(活化调节、正常T细胞表达和分泌)的产生,这有助于炎症反应过程中白细胞的浸润87。
日本款冬(Petasites japonicus)提取物含有一系列类似于蜂斗菜的活性化合物,在哮喘动物模型中抑制嗜酸性粒细胞浸润并减少粘液分泌。在细胞培养研究中,该提取物抑制了由屋尘螨引发的白细胞介素的释放,表明款冬可以抑制气道炎症的发病机制88。
9.荨麻:
荨麻之所以被称为“刺荨麻(Stinging nettle)”,是因为它的叶子、花、种子和根含有不同的化学物质,如组胺、甲酸、乙酸和其他刺激物,接触后会引起轻微疼痛、瘙痒或麻木89。
历史上,刺荨麻曾被用于治疗过敏性鼻炎,但很少进行临床研究。在一项针对69名过敏性鼻炎患者的公开试验中,58%的服用600mg冷冻干燥荨麻叶的受试者报告鼻结膜炎症状有所缓解,48%的人发现它比非处方药更有效90。长期使用刺荨麻提取物IDS 30,被证明具有抗炎作用,并在动物模型中可有效预防慢性结肠炎91。
生物测定实验的数据显示,荨麻提取物中的生物活性成分抑制组胺受体,抑制参与释放引起过敏症状的细胞因子和趋化因子的酶,并减少过敏特异性前列腺素的产生。这些结果首次提供了对荨麻提取物在减少过敏和其他炎症反应中作用的机制理解92。
10.螺旋藻:
螺旋藻是多种微量营养素和植物营养素的来源;按重量计算,它也是非动物蛋白质的良好来源。研究表明,当螺旋藻作为食物或补充剂食用时,它对人类和动物都有许多有利的生物作用93。此外,美国药典(USP)最近将螺旋藻的安全评级定为“A级”,这意味着数据支持人们对螺旋藻作为膳食补充剂的安全性有很高的信心94。
几项试验已经检验了螺旋藻在调节过敏反应生物学中的作用。Mao等人显示95,螺旋藻以每天2000mg的剂量给药,可通过抑制IL-4信号传导,使过敏性鼻炎患者的T细胞特征从Th2转移。在分析他们的结果后,科学家们表示“这项……人类喂养研究……证明了螺旋藻对过敏性鼻炎的保护作用。”
在一项类似设计的临床试验中,Cingi及其同事证实了上述Mao的发现96,表明“与安慰剂相比,食用螺旋藻显著改善了过敏性鼻炎患者的症状和身体状况,包括鼻腔分泌物、打喷嚏、鼻塞和瘙痒。”
为了更好地探索螺旋藻减缓过敏反应的机制97,在过敏性鼻炎小鼠模型中研究了其生物学效应。他们发现,螺旋藻降低了IgE水平,相应地,减轻了鼻肥大细胞的脱颗粒,从而抑制了血清中的组胺水平。Remirez等人98也报告了非常相似的发现。
11. 脱氢表雄酮(DHEA):
已知DHEA及其代谢产物天然存在于人类体内,并在整个人类生理中发挥一系列作用。DHEA已经在许多背景下进行了研究,正是从这些研究中认识到DHEA具有相当大的免疫调节作用。
就其免疫特性而言,DHEA已被证明可以促进Th1和Th2细胞因子之间的平衡,并对抗炎症反应99,100。因此,研究人员在临床试验中检验了DHEA对过敏反应的影响。
在一次试验中,从哮喘患者身上提取免疫细胞,并在有或没有DHEA的情况下进行培养。当包括DHEA时,这些免疫细胞产生的炎性细胞因子和其他过敏介质较少,这使研究人员得出结论,“DHEA可能是治疗哮喘的有用方法。”101另一组表明,雾化(吸入)硫酸DHEA(DHEA-s;DHEA的主要代谢产物)改善了哮喘患者的症状102。
一些证据支持DHEA在特应性个体中的抗炎作用100,但DHEA水平随着年龄的增长而下降。补充DHEA可以使血液中的DHEA-s水平恢复到年轻时的水平。了解更多相关内容,可参考本网站专文:DHEA与抗衰老 >>
更多内容可点击其个性化营养与草本综合干预方案:
- 过敏防控要略(降低过敏反应)
- 过敏防控要略(改善免疫应答)
- 过敏防控要略(减少过敏原)
- 过敏防控要略(支持肠道免疫)
- 女性敏感体质防控(25-35岁)
- 女性敏感体质防控(36-45岁)
- 女性敏感体质防控(46-55岁)
- 女性敏感体质防控(56岁以上)
以及参考本网如下专文了解更多相关内容:
医疗干预
一般措施包括如下:
- 查找过敏原、避免过敏,一般由医生分析和识别,建议患者避免。
- 药物治疗,包括非处方药和处方药,如抗组胺剂、减充血剂和糖皮质激素等,剂型包括如药丸、鼻腔喷雾剂或滴眼液等。
- 免疫疗法,如果其他治疗无效,可能采用此方法,疗程长。
- 肾上腺素注射剂,适应严重过敏患者,随身携带应急。
预防
常见预防方法包括如下:- 要避免已知的过敏原,例如花粉、尘螨,鱼、虾和蟹...等等。
- 盐水冲洗鼻腔,在花粉盛行季节(春秋季节),用特制的挤压瓶来冲洗鼻腔内粘稠物和刺激物。小心使用,以免感染。
- 用热水洗涤被褥和儿童玩具,保持房间适当的湿度。
- 不要使用地毯,减少虫螨或宠物皮屑等致敏原。
- 使用换气扇和除湿器,减少潮湿区域(如浴室和厨房)的湿气。
- 日常记录,关注日常饮食和活动,有助于发现诱发或恶化过敏的物质。
- 对于易发严重过敏反应者,建议佩戴医疗警报手环,以便过敏发作时得到及时救助。
参考文献:
1. Searing DA et al. Vitamin D in atopic dermatitis, asthma and allergic diseases. Immunol Allergy Clin North Am. 2010 Aug;30(3):397-409.
2. Clifford RL et al. Vitamin D-a new treatment for airway remodelling in asthma?. Br J Pharmacol 2009;158:1426–1428.
3. Weiss ST, Litonjua AA. Childhood asthma is a fat-soluble vitamin deficiency disease. ClinExp Allergy 2008;38:385–387.
4. Litonjua AA. Childhood asthma may be a consequence of vitamin D deficiency. CurrOpin Allergy ClinImmunol 2009;9:202–207.
5. Freishtat RJ et al. High prevalence of vitamin d deficiency among inner-city African American youth with asthma in Washington, DC. J Pediatr 2010;156:948– 952.
6. Sharief S et al. Vitamin D levels and food and environmental allergies in the United States: results from the National Health and Nutrition Examination Survey 2005–2006. J Allergy ClinImmunol 2011;127:1195–1202.
7. Peroni DG et al. Correlation between serum 25-hydroxyvitamin D levels and severity of atopic dermatitis in children. Br J Dermatol 2011;164:1078–1082.
8. Chinellato I et al. Vitamin D serum levels and markers of asthma control in Italian children. J Pediatr 2011;158:437–441.
9. Thorp WA et al. Reduced vitamin D levels in adult subjects with chronic urticaria. J Allergy ClinImmunol 2010;126:413.
10. Javanbakht MH et al. Randomized controlled trial using vitamins E and D supplementation in atopic dermatitis. J Dermatolog Treat. 2011 Jun;22(3):144-50.
11. Camargo CA et al. Maternal intake of vitamin D during pregnancy and risk of recurrent wheeze in children at 3 y of age. Am J ClinNutr 2007;85:788–795
12. Erkkola M et al. Maternal vitamin D intake during pregnancy is inversely associated with asthma and allergic rhinitis in 5-year-old children. ClinExp Allergy 2009;39:875–882.
13. Hollams EM et al. Vitamin D and atopy and asthma phenotypes in children: a longitudinal cohort study. EurRespir J. 2011 Dec;38(6):1320-7. Epub 2011 May 12.
14. Weiss ST. Randomized trial: maternal vitamin D supplementation to prevent childhood asthma (VDAART). ClinicalTrials.gov: NCT00920621. Last updated 3/13/2018.
15. Centanni S et al. The potential role of tocopherol in asthma and allergies: modification of the leukotriene pathway. Biodrugs . 2001;15(2):81–6.
16. Zingg JM. Vitamin E and mast cells. VitamHorm 2007;76:393-418.
17. Kempna P et al. Inhibition of HMC-1 mast cell proliferation by vitamin E: involvement of the protein kinase B pathway. J BiolChem 2004;279:50700-9.
18. Miyake Y et al. Consumption of vegetables, fruit, and antioxidants during pregnancy and wheeze and eczema in infants. Allergy. 2010 Jun 1;65(6):758-65.
19. Devereux G et al. Reduced maternal vitamin E intake during pregnancy is associated with asthma in 5-year-old children. Am J RespirCrit Care Med. 2006;174;499-507.
20. Hijazi N et al. Diet and childhood asthma in a society in transition: A study in urban and rural Saudi Arabia . Thorax . 2000 Sep;55(9):775–9.
21. Troisi RJ et al. A prospective study of diet and adult-onset asthma. Am J RespirCrit Care Med. 1995;151:1401-1408.
22. Tsoureli-Nikita E et al. Evaluation of dietary intake of vitamin E in the treatment of atopic dermatitis: a study of the clinical course and evaluation of the immunoglobulin E serum levels. Int J Dermatol. 2002 Mar;41(3):146-50.
23. Zheng K et al. Effect of dietary vitamin E supplementation on murine nasal allergy. Am. J. Med. Sci. 1999. 318, 49–54.
24. Shahar et al. Effect of vitamin E supplementation on the regular treatment of seasonal allergic rhinitis. Ann. Allergy Asthma Immunol. 2004 Jun;92(6):654-8.
25. Johnston CS et al. Vitamin C depletion is associated with alterations in blood histamine and plasma free carnitine in adults. J Am CollNutr . 1996 Dec;15(6):586–91.
26. Bucca C et al. Effect of vitamin C on histamine bronchial responsiveness of patients with allergic rhinitis. Ann Allergy . 1990 Oct; 65(4):311–4.
27. Soutar A et al. Bronchial reactivity and dietary antioxidants. Thorax . 1997 Feb;52(2):166–70.
28. Chang HH et al. High dose vitamin C supplementation increases the Th1/Th2 cytokine secretion ratio, but decreases eosinophilic infiltration in bronchoalveolar lavage fluid of ovalbumin-sensitized and challenged mice. J Agric Food Chem. 2009 Nov 11;57(21):10471-6.
29. Laires MJ et al. Exercise, magnesium and immune function. Magnes Res. 2008 Jun;21(2):92-6.
30. Ciarallo L et al. Intravenous magnesium therapy for moderate to severe pediatric asthma: results of a randomized, placebo-controlled trial. J Pediatr. 1996;129(6):809–14.
31. Devi PR et al. Intravenous magnesium sulfate in acute severe asthma not responding to conventional therapy. Indian Pediatr. 1997;34(5):389–97.
32. Gürkan F et al. Intravenous magnesium sulphate in the management of moderate to severe acute asthmatic children nonresponding to conventional therapy. Eur J Emerg Med. 1999;6(3):201–5.
33. Ciarallo L et al. Higher-dose intravenous magnesium therapy for children with moderate to severe acute asthma. Arch PediatrAdolesc Med. 2000 Oct;154(10):979-83.
34. Scarfone RJ et al. A randomized trial of magnesium in the emergency department treatment of children with asthma. Ann Emerg Med. 2000;36(6):572–8.
35. Bede O et al. Urinary magnesium excretion in asthmatic children receiving magnesium supplementation: a randomized, placebo-controlled, double-blind study. Magnes Res. 2003 Dec;16(4):262-70.
36. Gontijo-Amaral C et al. Oral magnesium supplementation in asthmatic children: a double-blind randomized placebo-controlled trial. Eur J ClinNutr. 2007 Jan;61(1):54-60.
37. Kazaks AG et al. Effect of oral magnesium supplementation on measures of airway resistance and subjective assessment of asthma control and quality of life in men and women with mild to moderate asthma: a randomized placebo controlled trial. J Asthma. 2010 Feb;47(1):83-92.
38. Calder PC. Polyunsaturated fatty acids and inflammation. BiochemSoc Trans. 2005 Apr; (pt 2): 423–7.
39. Leaf A. On the reanalysis of the GISSI-Prevenzione. Circulation . 2002;105:1874 – 1875.
40. Connor WE. N-3 Fatty acids from fish and fish oil: panacea or nostrum? Am J ClinNutr. 2001;74:415 – 6.
41. Calder PC. N-3 polyunsaturated fatty acids, inflammation and immunity: pouring oil on troubled waters or another fishy tale? Nutr Res. 2001;21:309–41.
42. CederholmTE et al. Low levels of essential fatty acids are related to impaired delayed skin hypersensitivity in malnourished chronically ill elderly people. Eur J Clin Invest. 1994 Sep;24(9):615-20.
43. Watanabe T et al. The effect of a newly developed ointment containing eicosapentaenoic and docosahexaenioc acid in the treatment of atopic dermatitis. J Med Invest. 1999 Aug;46(3–4):173–7.
44. Klemens CM et al. The effect of perinatal omega-3 fatty acid supplementation on inflammatory markers and allergic diseases: a systematic review. BJOG. 2011 Jul;118(8):916-25.
45. Miyake Y et al. Fish and fat intake and prevalence of allergic rhinitis in Japanese females: the Osaka Maternal and Child Health Study. J Am CollNutr. 2007 Jun;26(3):279-87.
46. Penders J et al. The role of the intestinal microbiota in the development of atopic disorders. Allergy. 2007 Nov;62(11):1223-36.
47. Pan SJ et al. Probiotics and allergy in children--an update review. Pediatr Allergy Immunol. 2010 Jun;21(4 Pt 2):e659-66.
48. Kalliomaki M et al. Distinct patterns of neonatal gut microflora in infants in whom atopy was and was not developing. J Allergy ClinImmunol 2001;107:129–34.
49. Food and Agriculture Organization, World Health Organization (FAO/WHO). Report of Joint FAO/WHO expert consultation on evaluation of health and nutritional properties of probiotics in food including powder milk with live lactic acid bacteria. FAO/WHO Report no. 10-1-2001.WHOINT; Córdoba,Argentina.
50. Wang MF et al. Treatment of perennial allergic rhinitis with lactic acid bacteria. Pediatr Allergy Immunol 2004: 15: 152–8.
51. Peng GC et al. The efficacy and safety of heat-killed Lactobacillus paracasei for treatment of perennial allergic rhinitis induced by house-dust mite. Pediatr Allergy Immunol. 2005 Aug;16(5):433-8.
52. Giovannini M et al. A randomized prospective double blind controlled trial on effects of long-term consumption of fermented milk containing Lactobacillus casei in pre-school children with allergic asthma and/or rhinitis. Pediatr Res. 2007 Aug;62(2):215-20.
53. Ciprandi G et al. Bacillus clausii effects in children with allergic rhinitis. Allergy. 2005 May;60(5):702-3.
54. Morita H et al. Preliminary human study for possible alteration of serum immunoglobulin E production in perennial allergic rhinitis with fermented milk prepared with Lactobacillus gasseri TMC0356. Microbiol Immunol. 2006;50(9):701-6.
55. Xiao JZ et al. Probiotics in the treatment of Japanese cedar pollinosis: a double-blind placebo-controlled trial. ClinExp Allergy. 2006 Nov;36(11):1425-35.
56. Iwabuchi N et al. Suppressive effects of Bifidobacterium longum on the production of Th2-attracting chemokines induced with T cell-antigen-presenting cell interactions. FEMS Immunol Med Microbiol. 2009 Apr;55(3):324-34.
57. Odamaki T et al. Influence of BifidobacteriumlongumBB536 intake on faecalmicrobiota in individuals with Japanese cedar pollinosis during the pollen season. J Med Microbiol. 2007 Oct;56(Pt 10):1301-8.
58. Takahashi N et al. Oral administration of an immunostimulatory DNA sequence from Bifidobacterium longum improves Th1/Th2 balance in a murine model. Biosci Biotechnol Biochem. 2006 Aug;70(8):2013-7.
59. Nagata Y et al. Improvements in seasonal allergic disease with Lactobacillus plantarum No. 14. Biosci Biotechnol Biochem. 2010;74(9):1869-77.
60. Betsi GI. Probiotics for the treatment or prevention of atopic dermatitis: a review of the evidence from randomized controlled trials. Am J Clin Dermatol. 2008;9(2):93-103.
61. Moroi M et al. Beneficial effect of a diet containing heat-killed Lactobacillus paracasei K71 on adult type atopic dermatitis. J Dermatol. 2011 Feb;38(2):131-9.
62. Gerasimov SV et al. Probiotic supplement reduces atopic dermatitis in preschool children: a randomized, double-blind, placebo-controlled, clinical trial. Am J Clin Dermatol. 2010;11(5):351-61.
63. Boyle RJ et al. Lactobacillus GG treatment during pregnancy for the prevention of eczema: a randomized controlled trial.Allergy. 2011 Apr;66(4):509-16.
64. Berni Canani R, Nocerino R, Terrin G, et al. Effect of Lactobacillus GG on tolerance acquisition in infants with cow's milk allergy: A randomized trial. J Allergy Clin Immunol. 2011 Nov 10.
65. Ozdemir O. Various effects of different probiotic strains in allergic disorders: an update from laboratory and clinical data. Clin Exp Immunol. 2010 Jun;160(3):295-304.
66. Jensen GS et al. A double-blind placebo-controlled, randomized pilot study: consumption of a high-metabolite immunogen from yeast culture has beneficial effects on erythrocyte health and mucosal immune protection in healthy subjects. Open Nutr J. 2008;2:68–75.
67. Moyad MA et al. Immunogenic yeast-based fermentation product reduces allergic rhinitis-induced nasal congestion: a randomized, double-blind, placebo-controlled trial. Adv Ther. 2009 Aug;26(8):795-804.
68. Ishida Y et al. Decrease in ovalbumin specific IgE of mice serum after oral uptake of lactic acid bacteria. Biosci Biotechnol Biochem. 2003 May;67(5):951-7.
69. Ishida Y et al. Effect of milk fermented with Lactobacillus acidophilus strain L-92 on symptoms of Japanese cedar pollen allergy: a randomized placebo-controlled trial. Biosci Biotechnol Biochem. 2005 Sep;69(9):1652-60.
70. Ishida Y et al. Clinical effects of Lactobacillus acidophilus strain L-92 on perennial allergic rhinitis: a double-blind, placebo-controlled study. J Dairy Sci. 2005 Feb;88(2):527-33.
71. Chirumbolo S et al. Bimodal action of the flavonoid quercetin on basophil function: an investigation of the putative biochemical targets. ClinMol Allergy. 2010 Sep 17;8:13.
72. Huang RY et al. Immunosuppressive effect of quercetin on dendritic cell activation and function. J Immunol. 2010 Jun 15;184(12):6815-21. Epub 2010 May 17.
73. Shishehbor F et al. Quercetin effectively quells peanut-induced anaphylactic reactions in the peanut sensitized rats. Iran J Allergy Asthma Immunol. 2010 Mar;9(1):27-34.
74. Joskova M et al. Acute bronchodilator effect of quercetin in experimental allergic asthma. BratislLekListy. 2011;112(1):9-12.
75. Rogerio AP et al. Anti-inflammatory effect of quercetin-loaded microemulsion in the airways allergic inflammatory model in mice. Pharmacol Res. 2010 Apr;61(4):288-97.
76. Remberg P et al. clinical effect profile and tolerability of a nasal spray preparation for Artemisia abrotanum L for allergic rhinitis. Phytomedicine . 2004 Jan;11(1):36–42.
77. Kawai M et al. Effect of enzymatically modified isoquercitrin, a flavonoid, on symptoms of Japanese cedar pollinosis: a randomized double-blind placebo-controlled trial. Int Arch Allergy Immunol. 2009;149(4):359-68.
78. Hirano T et al. Preventative effect of a flavonoid, enzymatically modified isoquercitrin on ocular symptoms of Japanese cedar pollinosis. Allergol Int. 2009 Sep;58(3):373-82.
79. Thomet OA et al. Anti-inflammatory activity of an extract of Petasiteshybridus in allergic rhinitis. Int Immunopharmacol. 2002 Jun;2(7):997-1006.
80. Shimoda H et al. Anti type I allergic property of Japanese butterbur extract and its mast cell degranulation inhibitory ingredients. J Agric Food Chem 2006; 54:2915–2920.
81. Lee JS et al. Suppressive effect of Petasitesjaponicus extract on ovalbumin-induced airway inflammation in an asthmatic mouse model. J Ethnopharmacol. 2011 Jan 27;133(2):551-7. Epub 2010 Oct 26.
82. Schapowal A. Butterbur Ze 339 for the treatment of intermittent allergic rhinitis: dose-dependent efficacy in a prospective, randomized, double-blind, placebo-controlled study. Arch Otolaryngol Head Neck Surg 2004; 130: 1381–1386.
83. Schapowal A. Randomised controlled trial of butterbur and cetirizine for treating seasonal allergic rhinitis. BMJ 2002; 324:144–146.
84. Schapowal A. Treating intermittent allergic rhinitis: a prospective, randomized, placebo and antihistamine-controlled study of butterbur extract Ze 339. Phytother Res 2005; 19:530–537.
85. Lee DK et al. A placebo-controlled evaluation of butterbur and fexofenadine on objective and subjective outcomes in perennial allergic rhinitis. ClinExp Allergy 2004; 34:646–64.
Asthma Immunol. 2007 Dec;99(6):483-95.
87. Brattström A et al. Petasites extract Ze 339 (PET) inhibits allergen-induced Th2 responses, airway inflammation and airway hyperreactivity in mice. Phytother Res. 2010 May;24(5):680-5.
88. Lee JS et al. Suppressive effect of Petasites japonicas extract on ovalbumin-induced airway inflammation in an asthmatic mouse model. J Ethnopharmacol. 2011 Jan;133(2):551-7.
89. Anderson BE et al. Stinging nettle dermatitis. Am J Contact Dermat. 2003 Mar;14(1):44-6.
90. Mittman P. Randomized, double-blind study of freeze-dried Urticadioica in the treatment of allergic rhinitis. Planta Med. 1990 Feb;56(1):44-7.
91. Konrad A et al. Ameliorative effect of IDS 30, a stinging nettle leaf extract, on chronic colitis. Int J Colorectal Dis. 2005 Jan;20(1):9-17.
92. Roschek B Jr et al. Nettle extract (Urticadioica) affects key receptors and enzymes associated with allergic rhinitis. Phytother Res. 2009 Jul;23(7):920-6.
93. Deng R et al. Hypolipidemic, antioxidant, and antiinflammatory activities of microalgae Spirulina. CardiovascTher. 2010 Aug;28(4):e33-45.
94. Marles RJ et al. United States pharmacopeia safety evaluation of spirulina. Crit Rev Food SciNutr. 2011 Aug;51(7):593-604.
95. Mao TK et al. Effects of a Spirulina-based dietary supplement on cytokine production from allergic rhinitis patients. J Med Food. 2005 Spring;8(1):27-30.
96. Cingi C et al. The effects of spirulina on allergic rhinitis. Eur Arch Otorhinolaryngol. 2008 Oct;265(10):1219-23.
97. Chen LL et al. [Experimental study of spirulinaplatensis in treating allergic rhinitis in rats]. Zhong Nan Da Xue Xue Bao Yi Xue Ban. 2005 Feb;30(1):96-8.
98. Remirez D et al. Role of histamine in the inhibitory effects of phycocyanin in experimental models of allergic inflammatory response. Mediators Inflamm. 2002 Apr;11(2):81-5.
99. Dillon JS. Dehydroepiandrosterone, dehydroepiandrosterone sulfate and related steroids: their role in inflammatory, allergic and immunological disorders. Curr Drug Targets Inflamm Allergy. 2005 Jun;4(3):377-85.
100. Kasperska-Zajac AE et al. Dehydroepiandrosterone in therapy of allergic diseases. Recent Pat Inflamm Allergy Drug Discov. 2009 Nov;3(3):211-3.
101. Choi IS et al. Effects of dehydroepiandrosterone on Th2 cytokine production in peripheral blood mononuclear cells from asthmatics. Korean J Intern Med. 2008 Dec;23(4):176-81.
102. Wenzel SE et al. Nebulized dehydroepiandrosterone-3-sulfate improves asthma control in the moderate-to-severe asthma results of a 6-week, randomized, double-blind, placebo-controlled study. Allergy Asthma Proc. 2010 Nov-Dec;31(6):461-71.
参考来源:
美国梅奥诊所
www.mayoclinic.org
美国过敏、哮喘和免疫学会
http://www.aaaai.org
美国国立卫生研究院公众健康网
https://medlineplus.gov/
美国食品过敏研究和教育中心
http://www.foodallergy.org
加拿大过敏和哮喘信息协会
http://aaia.ca
免责声明和安全信息
- 本信息(包括任何附带资料)不是为了取代医生或有关合格从业人士的建议或忠告。
- 任何人如果想要对本文涉及的药物、饮食、运动或其他生活方式的使用、或改变调整,以预防或治疗某一特定健康状况或疾病,应首先咨询医生或有关合格从业人士,并获得他/她们的许可。妊娠和哺乳妇女在使用本网站任何内容前,尤其应征求医生的意见。
- 除非另有说明,本网站所述内容仅适用于成人。
- 本网站所推荐的任何产品,消费者应该以实际的产品标签内容为准,尤其应关注重要的安全信息以及产品最新信息,包括剂量、使用方法和禁忌症等。
- 由于循证医学研究、文献及有关产品处于不断的变化中,本网站工作人员将尽力更新。
- 本网站不能保证所载文章内容、综合干预方案以及相关成分或产品述及的健康益处,也不承担任何责任。

